นอกจากยาหลอกแล้ว เชื่อไมว่ามีการผ่าตัดหลอกด้วย
คงมีหลายคนที่เคยได้ยินเกี่ยวกับ "ยาหลอก" (Placebo) ซึ่งเป็นยาที่ไม่มีสารออกฤทธิ์ทางการแพทย์ แต่มอบให้ผู้ป่วยเพื่อสร้างความรู้สึกว่าได้รับการรักษา แต่จะมีสักกี่คนที่รู้ว่าในวงการแพทย์ยังมี "การผ่าตัดหลอก" (Sham Surgery) อีกด้วย บทความนี้จะพาคุณไปเจาะลึกถึงความจริงที่น่าทึ่งเกี่ยวกับวิธีการรักษาหลอก โดยเฉพาะการผ่าตัดหลอกที่มีการนำมาใช้ในการศึกษาวิจัยทางการแพทย์ เพื่อยืนยันประสิทธิภาพของวิธีการรักษาต่างๆ
การรักษาหลอก ๆ คืออะไร
การรักษาหลอก (Sham Treatment) คือกระบวนการรักษาที่ไม่มีประสิทธิภาพในการรักษาโรคโดยตรง แต่ถูกออกแบบให้เหมือนกับการรักษาจริงมากที่สุด ทั้งในแง่ของขั้นตอน เครื่องมือ และบรรยากาศรอบข้าง เพื่อให้ผู้ป่วยหรืออาสาสมัครไม่สามารถแยกแยะได้ว่าตนเองได้รับการรักษาจริงหรือหลอก
การรักษาหลอกมีมานานกว่า 200 ปีแล้ว โดยเริ่มจากการศึกษาของ John Haygarth ในปี ค.ศ. 1799 ที่ทดสอบแท่งโลหะที่อ้างว่ารักษาโรคได้ เปรียบเทียบกับแท่งไม้ที่ทำให้ดูคล้ายกัน ซึ่งพบว่าทั้งสองอย่างให้ผลลัพธ์ไม่แตกต่างกัน (Haygarth, 1800)
ผลของการรักษาหลอกเกี่ยวข้องกับหลายปัจจัย ทั้งความเชื่อ ความคาดหวัง และการตอบสนองทางสรีรวิทยาของร่างกาย ที่เรียกว่า "ผลกระทบของยาหลอก" (Placebo Effect) ซึ่งการศึกษาในปัจจุบันพบว่ามีกลไกทางประสาทวิทยาที่ซับซ้อน รวมถึงการหลั่งสารเอนดอร์ฟิน และการเปลี่ยนแปลงกิจกรรมในสมองส่วนต่างๆ
ประเภทของการรักษาหลอก
การรักษาหลอกมีหลายรูปแบบ ขึ้นอยู่กับประเภทของการรักษาที่ต้องการศึกษา:
- ยาหลอก (Placebo Pills) - ยาที่ไม่มีสารออกฤทธิ์ทางการแพทย์
- การผ่าตัดหลอก (Sham Surgery) - การจำลองขั้นตอนการผ่าตัดโดยไม่มีการรักษาจริง
- อุปกรณ์หลอก (Sham Devices) - อุปกรณ์ทางการแพทย์ที่ดูเหมือนจริงแต่ไม่ทำงาน
- การบำบัดหลอก (Sham Therapy) - การบำบัดที่ดูเหมือนจริงแต่ไม่มีองค์ประกอบสำคัญ
การผ่าตัดหลอก ๆ
การผ่าตัดหลอก (Sham Surgery) คือการผ่าตัดที่จำลองขั้นตอนทั้งหมดหรือบางส่วนของการผ่าตัดจริง แต่ไม่มีการดำเนินการรักษาที่เชื่อว่าจะก่อให้เกิดประโยชน์ทางการแพทย์ ผู้ป่วยจะได้รับการวางยาสลบ มีแผลผ่าตัด แต่แพทย์จะไม่ดำเนินการแก้ไขความผิดปกติตามที่ควรจะเป็นในการผ่าตัดจริง
ประวัติของการผ่าตัดหลอก
การผ่าตัดหลอกเริ่มมีการนำมาใช้อย่างจริงจังในการวิจัยทางการแพทย์ในช่วงทศวรรษที่ 1950 หนึ่งในการศึกษาแรกๆ ที่โด่งดังคือการศึกษาของ Cobb และคณะในปี 1959 ที่ศึกษาเกี่ยวกับการผูกเส้นเลือดแดงที่ทรวงอกภายใน (internal mammary artery ligation) ซึ่งในขณะนั้นเชื่อว่าสามารถรักษาอาการเจ็บหน้าอกเนื่องจากโรคหลอดเลือดหัวใจได้ (Cobb et al., 1959)
ในการศึกษาดังกล่าว ผู้ป่วยถูกแบ่งเป็นสองกลุ่ม กลุ่มแรกได้รับการผ่าตัดจริงโดยการผูกเส้นเลือด ส่วนกลุ่มที่สองได้รับการผ่าตัดหลอก โดยแพทย์เพียงแค่เปิดผิวหนังและปิดกลับโดยไม่ได้ทำอะไรกับเส้นเลือด ผลการศึกษาพบว่าผู้ป่วยทั้งสองกลุ่มมีอาการดีขึ้นในระดับที่ไม่แตกต่างกัน ซึ่งนำไปสู่การยกเลิกการผ่าตัดแบบนี้
ตัวอย่างงานวิจัยสำคัญที่ใช้การผ่าตัดหลอก
- การศึกษาโรคพาร์กินสัน (2001) - การศึกษาโดย Freed และคณะ เปรียบเทียบการปลูกถ่ายเซลล์สมองของทารกกับการผ่าตัดหลอกในผู้ป่วยโรคพาร์กินสัน พบว่าผู้ป่วยที่ได้รับการผ่าตัดหลอกบางรายมีอาการดีขึ้นเช่นกัน (Freed et al., 2001)
- การผ่าตัดข้อเข่าส่องกล้อง (2002) - การศึกษาโดย Moseley และคณะ เปรียบเทียบการผ่าตัดข้อเข่าส่องกล้องเพื่อรักษาโรคข้อเข่าเสื่อมกับการผ่าตัดหลอก พบว่าทั้งสองกลุ่มมีผลลัพธ์ไม่แตกต่างกัน ซึ่งตั้งคำถามต่อประสิทธิภาพของการผ่าตัดดังกล่าว (Moseley et al., 2002)
- การผ่าตัดกระดูกสันหลัง (2013) - การศึกษาโดย Sihvonen และคณะ พบว่าการผ่าตัดส่องกล้องเพื่อซ่อมแซมหมอนรองกระดูกฉีกขาดไม่ได้ให้ผลดีกว่าการผ่าตัดหลอกในการบรรเทาอาการปวดหรือปรับปรุงการทำงาน (Sihvonen et al., 2013)
จุดประสงค์การผ่าตัดหลอก ๆ
การผ่าตัดหลอกมีวัตถุประสงค์หลักในการวิจัยทางการแพทย์เพื่อ:
1. ประเมินประสิทธิภาพที่แท้จริงของการผ่าตัด
การผ่าตัดหลอกช่วยให้นักวิจัยสามารถแยกผลกระทบของการผ่าตัดจริงออกจากปัจจัยอื่นๆ เช่น ผลของยาหลอก ความคาดหวังของผู้ป่วย หรือการดำเนินของโรคตามธรรมชาติ การเปรียบเทียบผลลัพธ์ระหว่างกลุ่มที่ได้รับการผ่าตัดจริงกับกลุ่มที่ได้รับการผ่าตัดหลอกจะช่วยให้เห็นประสิทธิภาพที่แท้จริงของการผ่าตัดนั้น ๆ
2. ป้องกันการรักษาที่ไม่จำเป็นและอันตราย
การผ่าตัดทุกประเภทมีความเสี่ยง หากพบว่าการผ่าตัดไม่ได้ให้ผลลัพธ์ที่ดีกว่าการผ่าตัดหลอก อาจบ่งชี้ว่าการผ่าตัดนั้นไม่มีประสิทธิภาพและอาจไม่คุ้มกับความเสี่ยงที่เกิดขึ้น ตัวอย่างเช่น การศึกษาของ Moseley ในปี 2002 ได้นำไปสู่การลดลงอย่างมากของการผ่าตัดข้อเข่าส่องกล้องเพื่อรักษาโรคข้อเข่าเสื่อม
3. ลดค่าใช้จ่ายทางการแพทย์
การค้นพบว่าวิธีการผ่าตัดบางอย่างไม่มีประสิทธิภาพเหนือกว่าการผ่าตัดหลอกช่วยลดการใช้ทรัพยากรทางการแพทย์โดยไม่จำเป็น ตัวอย่างเช่น การลดการผ่าตัดข้อเข่าส่องกล้องสำหรับข้อเข่าเสื่อมในสหรัฐอเมริกาช่วยประหยัดค่าใช้จ่ายกว่า 200 ล้านดอลลาร์ต่อปี
4. พัฒนาแนวทางการรักษาที่มีหลักฐานเชิงประจักษ์
การใช้การผ่าตัดหลอกในการวิจัยช่วยให้นักวิจัยสามารถรวบรวมหลักฐานที่แข็งแกร่งเกี่ยวกับประสิทธิภาพของการผ่าตัดต่างๆ ซึ่งนำไปสู่การพัฒนาแนวทางการรักษาที่อิงหลักฐานเชิงประจักษ์มากขึ้น
วิธีการรักษาหลอก ๆ มีอะไรบ้าง
การรักษาหลอกมีหลากหลายรูปแบบที่ใช้ในการวิจัยทางการแพทย์ นอกเหนือจากยาหลอกและการผ่าตัดหลอกที่กล่าวไปแล้ว ยังมีวิธีการรักษาหลอกอื่นๆ อีกมากมาย:
1. การรักษาด้วยไฟฟ้าหลอก (Sham Electrical Stimulation)
เป็นการใช้อุปกรณ์กระตุ้นไฟฟ้าที่มีรูปลักษณ์และการใช้งานเหมือนอุปกรณ์จริง แต่ไม่มีการปล่อยกระแสไฟฟ้า หรือปล่อยในระดับต่ำมากจนไม่ก่อให้เกิดผลทางสรีรวิทยา ตัวอย่างเช่น:
- การกระตุ้นสมองด้วยไฟฟ้ากระแสตรงแบบหลอก (Sham tDCS) - ใช้ในการศึกษาผลของการกระตุ้นสมองด้วยไฟฟ้ากระแสตรงต่อความผิดปกติทางระบบประสาทและจิตเวช (Gandiga et al., 2006)
- การกระตุ้นเส้นประสาทไฟฟ้าผ่านผิวหนังแบบหลอก (Sham TENS) - ใช้ในการศึกษาประสิทธิภาพของการบำบัดด้วย TENS ในการรักษาอาการปวด
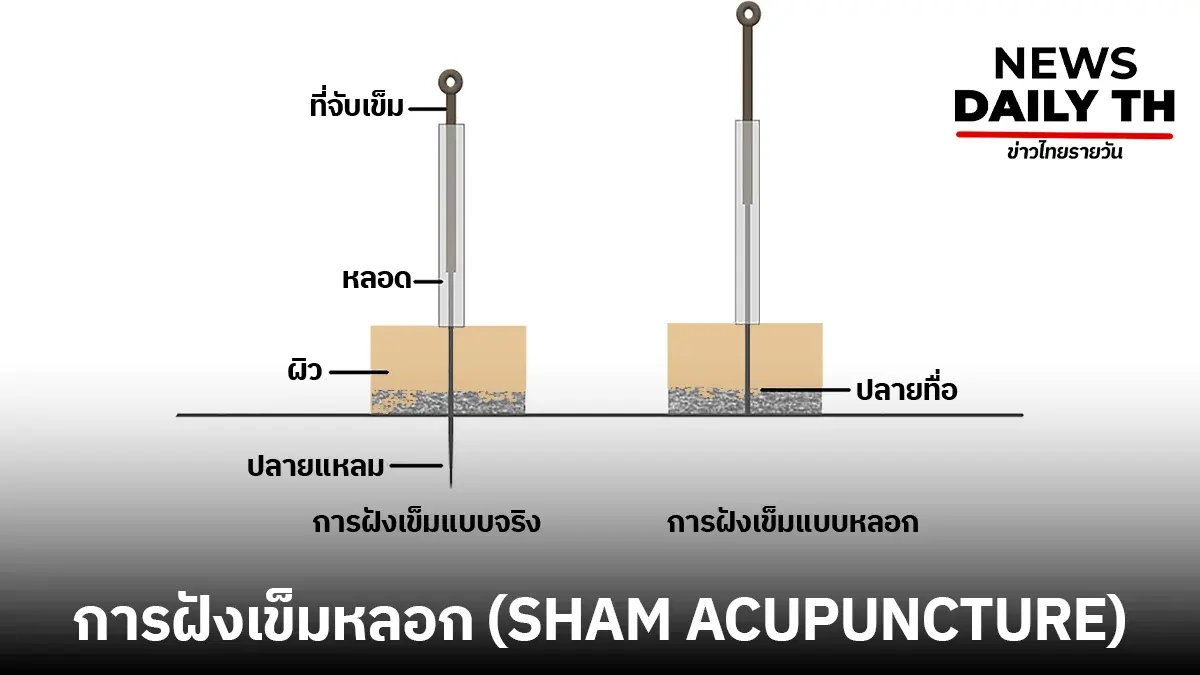
2. การฝังเข็มหลอก (Sham Acupuncture)
มีหลายรูปแบบ เช่น:
- การฝังเข็มตื้น - เข็มถูกฝังเพียงผิวหนังตื้นๆ ไม่ลึกถึงจุดฝังเข็มที่เชื่อว่ามีผลในการรักษา
- เข็มปลอม - การใช้เข็มพิเศษที่พับตัวเข้าไปในด้ามเมื่อกดลงบนผิวหนัง ทำให้รู้สึกเหมือนถูกแทง แต่ไม่มีการทะลุผิวหนัง
- การฝังเข็มนอกจุด - การฝังเข็มในตำแหน่งที่ไม่ใช่จุดฝังเข็มตามทฤษฎีการแพทย์แผนจีน
การศึกษาโดย Cherkin และคณะในปี 2009 เปรียบเทียบการฝังเข็มแบบดั้งเดิม การฝังเข็มหลอก และการรักษาตามมาตรฐานสำหรับผู้ป่วยปวดหลัง พบว่าทั้งการฝังเข็มจริงและหลอกให้ผลดีกว่าการรักษาตามมาตรฐาน แต่ไม่แตกต่างกันอย่างมีนัยสำคัญ
3. การนวดหลอก (Sham Massage)
การนวดที่ไม่ได้ใช้เทคนิคเฉพาะที่เชื่อว่ามีประสิทธิภาพในการรักษา เช่น การวางมือโดยไม่มีการกดหรือนวด การลูบเบาๆ โดยไม่มีแรงกด หรือการนวดในบริเวณที่ไม่เกี่ยวข้องกับอาการ
4. การออกกำลังกายหลอก (Sham Exercise)
เป็นการออกกำลังกายที่ดูเหมือนจริงแต่ไม่ได้ส่งผลต่อระบบร่างกายตามที่ต้องการในการศึกษา เช่น การเคลื่อนไหวที่ไม่มีการใช้แรงต้าน หรือการเคลื่อนไหวในช่วงที่จำกัดจนไม่ก่อให้เกิดผลลัพธ์ทางสรีรวิทยา
บทความที่น่าสนใจ by News Daily TH
✪ สิทธิบัตรยาในประเทศไทย การผูกขาดที่ส่งผลต่อราคายาและการเข้าถึงการรักษา
5. การรักษาด้วยเลเซอร์หลอก (Sham Laser Therapy)
การใช้อุปกรณ์เลเซอร์ที่มีเสียงและไฟแสดงการทำงานเหมือนอุปกรณ์จริง แต่ไม่มีการปล่อยพลังงานเลเซอร์ หรือปล่อยในระดับต่ำมากที่ไม่มีผลทางชีวภาพ
6. การรักษาด้วยคลื่นกระแทกหลอก (Sham Shock Wave Therapy)
ใช้อุปกรณ์ที่มีเสียงและความรู้สึกคล้ายกับเครื่องคลื่นกระแทก แต่ไม่มีการส่งคลื่นพลังงานจริง ใช้ในการศึกษาประสิทธิภาพของการรักษาด้วยคลื่นกระแทกในโรคกระดูกและกล้ามเนื้อต่างๆ
7. การรักษาด้วยแรงดันอากาศหลอก (Sham Air Pressure Therapy)
เช่น ในการศึกษาเกี่ยวกับการรักษาด้วย CPAP (Continuous Positive Airway Pressure) สำหรับภาวะหยุดหายใจขณะหลับ จะใช้หน้ากากที่เหมือนกับ CPAP จริง แต่มีรูรั่วที่ทำให้แรงดันอากาศต่ำเกินกว่าจะมีผลในการรักษา
การรักษาแบบหลอก เทียบกับการรักษาทางความเชื่อ
แม้ว่าการรักษาหลอกและการรักษาทางความเชื่อ (หรือการแพทย์ทางเลือก) อาจมีลักษณะบางประการที่คล้ายคลึงกัน แต่มีความแตกต่างที่สำคัญที่ควรทำความเข้าใจ:
ความแตกต่างระหว่างการรักษาหลอกกับการแพทย์ทางเลือก
- จุดมุ่งหมาย:
- การรักษาหลอก: ถูกใช้เป็นเครื่องมือในการวิจัยทางการแพทย์เพื่อตรวจสอบประสิทธิภาพที่แท้จริงของการรักษา
- การแพทย์ทางเลือก: มีเป้าหมายเพื่อการรักษาหรือบำบัดจริง โดยมักอ้างอิงทฤษฎีและหลักการที่อาจยังไม่ได้รับการพิสูจน์ทางวิทยาศาสตร์อย่างครบถ้วน
- การรับรู้ของผู้ป่วย:
- การรักษาหลอก: ผู้ป่วยไม่ทราบว่าตนเองได้รับการรักษาหลอก (เป็นการปกปิดข้อมูล)
- การแพทย์ทางเลือก: ผู้ป่วยทราบว่ากำลังได้รับการรักษาแบบใด และมักมีความเชื่อมั่นในวิธีการนั้น
- หลักฐานทางวิทยาศาสตร์:
- การรักษาหลอก: เป็นส่วนหนึ่งของกระบวนการสร้างหลักฐานทางวิทยาศาสตร์
- การแพทย์ทางเลือก: บางวิธีอาจมีหลักฐานสนับสนุนจำกัด หรือยังไม่ผ่านการทดสอบตามมาตรฐานการแพทย์แผนปัจจุบัน
ความเหมือนและความเชื่อมโยง
ทั้งการรักษาหลอกและการแพทย์ทางเลือกบางประเภทอาจให้ผลลัพธ์ทางบวกบางประการผ่านกลไกที่คล้ายคลึงกัน เช่น:
- ผลของความคาดหวัง: ทั้งสองแนวทางอาจได้รับอิทธิพลจากความคาดหวังของผู้ป่วยต่อผลการรักษา
- การดูแลเอาใจใส่: การได้รับความสนใจและการดูแลจากผู้ให้บริการสุขภาพ
- ผลทางจิตใจ: ความเชื่อมั่นในการรักษาอาจช่วยลดความเครียดและความวิตกกังวล ซึ่งส่งผลทางบวกต่อสุขภาพ
การศึกษาโดย Kaptchuk และคณะในปี 2008 แสดงให้เห็นว่าผลของยาหลอกในภาวะลำไส้แปรปรวนเพิ่มขึ้นเมื่อมีการเพิ่มการมีปฏิสัมพันธ์และการดูแลเอาใจใส่จากผู้ให้บริการสุขภาพ ซึ่งชี้ให้เห็นว่าความสัมพันธ์ระหว่างผู้ป่วยกับผู้ให้การรักษามีบทบาทสำคัญในผลลัพธ์ทางคลินิก
ประเด็นจริยธรรม
การรักษาหลอกในบริบทของการวิจัยมีความท้าทายทางจริยธรรมที่ต้องพิจารณา:
- ความยินยอมโดยได้รับการบอกกล่าว: ผู้เข้าร่วมการวิจัยต้องได้รับแจ้งว่าพวกเขาอาจได้รับการรักษาหลอก แต่ไม่ทราบว่าตนเองอยู่ในกลุ่มใด
- ความเสี่ยงเทียบกับประโยชน์: โดยเฉพาะในกรณีของการผ่าตัดหลอก ซึ่งมีความเสี่ยงจากการดมยาสลบและการผ่าตัด
- การเข้าถึงการรักษาที่มีประสิทธิภาพ: คำถามเกี่ยวกับการที่ผู้เข้าร่วมวิจัยในกลุ่มควบคุมอาจเสียโอกาสในการรับการรักษาที่มีประสิทธิภาพ
Miller และ Kaptchuk (2013) เสนอว่าการใช้การรักษาหลอกในการวิจัยสามารถมีความถูกต้องทางจริยธรรมหากดำเนินการภายใต้กรอบของหลักการเคารพในบุคคล การทำประโยชน์ และความยุติธรรม โดยมีกระบวนการขอความยินยอมที่เหมาะสมและการประเมินความเสี่ยงและประโยชน์อย่างรอบคอบ
คำถามที่พบบ่อย (FAQ)
1. การผ่าตัดหลอกแตกต่างจากยาหลอกอย่างไร?
การผ่าตัดหลอกมีความซับซ้อนมากกว่ายาหลอก เนื่องจากเกี่ยวข้องกับขั้นตอนการผ่าตัดจริง เช่น การวางยาสลบ การเปิดแผล แต่ไม่มีการดำเนินการแก้ไขความผิดปกติที่เป็นวัตถุประสงค์หลักของการผ่าตัด ในขณะที่ยาหลอกเป็นเพียงสารที่ไม่มีฤทธิ์ทางการแพทย์ การผ่าตัดหลอกมีความเสี่ยงมากกว่าและมีประเด็นจริยธรรมที่ซับซ้อนกว่า
2. เหตุใดจึงต้องมีการศึกษาด้วยวิธีการผ่าตัดหลอก?
การศึกษาด้วยวิธีการผ่าตัดหลอกมีความจำเป็นเพื่อแยกผลที่เกิดจากกระบวนการผ่าตัดจริงออกจากผลของยาหลอกและปัจจัยอื่นๆ เนื่องจากการผ่าตัดเป็นหัตถการที่มีความเสี่ยงและค่าใช้จ่ายสูง จึงต้องมีหลักฐานที่แข็งแกร่งว่าผลลัพธ์ที่ดีมาจากการผ่าตัดจริง ไม่ใช่จากความคาดหวังของผู้ป่วยหรือการดูแลพิเศษที่ได้รับระหว่างกระบวนการ
3. การผ่าตัดหลอกมีความปลอดภัยหรือไม่?
การผ่าตัดหลอกยังคงมีความเสี่ยงเหมือนการผ่าตัดทั่วไป เช่น ผลข้างเคียงจากยาสลบ การติดเชื้อที่แผลผ่าตัด หรือปัญหาจากการพักฟื้น อย่างไรก็ตาม การผ่าตัดหลอกมักจะมีความเสี่ยงน้อยกว่าการผ่าตัดจริง เนื่องจากไม่มีการดำเนินการกับอวัยวะหรือโครงสร้างภายใน ในการศึกษาวิจัยที่ใช้การผ่าตัดหลอก จะมีการประเมินความเสี่ยงและประโยชน์อย่างละเอียดและผ่านการพิจารณาจากคณะกรรมการจริยธรรมการวิจัย
4. ผู้ป่วยรู้หรือไม่ว่าตนเองได้รับการผ่าตัดหลอก?
ในการวิจัยแบบปกปิดสองทาง (double-blind) ทั้งผู้ป่วยและทีมแพทย์ที่ประเมินผลการรักษาจะไม่ทราบว่าผู้ป่วยได้รับการผ่าตัดจริงหรือหลอก แต่ทีมผ่าตัดจะทราบเนื่องจากเป็นผู้ดำเนินการ ผู้เข้าร่วมการวิจัยจะได้รับแจ้งก่อนเข้าร่วมว่าอาจได้รับการผ่าตัดหลอก แต่จะไม่ทราบกลุ่มที่ตนเองได้รับจนกว่าการศึกษาจะเสร็จสิ้น
5. ผลของการรักษาหลอกคงอยู่นานแค่ไหน?
ผลของการรักษาหลอกมักเป็นระยะสั้นถึงปานกลาง แต่มีความแตกต่างกันขึ้นอยู่กับประเภทของโรคและสภาวะที่ศึกษา การศึกษาโดย Vase และคณะในปี 2009 พบว่าผลของยาหลอกในการบรรเทาอาการปวดสามารถคงอยู่ได้ตั้งแต่ไม่กี่ชั่วโมงไปจนถึงหลายเดือนในบางกรณี โดยเฉพาะเมื่อมีการเสริมแรงทางสังคมและการสื่อสารที่ดีระหว่างผู้ให้การรักษาและผู้ป่วย
6. การผ่าตัดหลอกมีประเด็นทางจริยธรรมอย่างไรบ้าง?
ประเด็นทางจริยธรรมหลักของการผ่าตัดหลอก ได้แก่:
- การนำผู้ป่วยเข้าสู่ความเสี่ยงจากการผ่าตัดโดยไม่มีประโยชน์โดยตรง
- การปกปิดข้อมูลบางส่วนจากผู้เข้าร่วมการวิจัย (แม้จะมีการแจ้งให้ทราบว่าอาจได้รับการผ่าตัดหลอก)
- ค่าใช้จ่ายและทรัพยากรที่ใช้ในการผ่าตัดหลอกที่อาจนำไปใช้ในการรักษาผู้ป่วยอื่น
ในทางปฏิบัติ การศึกษาที่ใช้การผ่าตัดหลอกต้องผ่านการพิจารณาอย่างเข้มงวดจากคณะกรรมการจริยธรรมการวิจัย และมักดำเนินการเมื่อประโยชน์ที่คาดว่าจะได้รับมีมากกว่าความเสี่ยงอย่างชัดเจน
7. มีการศึกษาแบบใดบ้างที่ไม่เหมาะสมกับการใช้การผ่าตัดหลอก?
การผ่าตัดหลอกไม่เหมาะกับการศึกษาในกรณีต่อไปนี้:
- การผ่าตัดฉุกเฉินหรือเร่งด่วนที่มีหลักฐานชัดเจนว่ามีประสิทธิภาพ
- การผ่าตัดที่มีความเสี่ยงสูงมากเมื่อเทียบกับประโยชน์ที่อาจได้รับจากการศึกษา
- การศึกษาในกลุ่มประชากรเปราะบาง เช่น เด็กหรือผู้ที่ไม่สามารถให้ความยินยอมได้ด้วยตนเอง
- กรณีที่มีทางเลือกในการรักษาที่มีประสิทธิภาพและปลอดภัยกว่าอยู่แล้ว
8. ผลของยาหลอกและการผ่าตัดหลอกมีกลไกทางสรีรวิทยาอย่างไร?
กลไกทางสรีรวิทยาของผลจากการรักษาหลอกมีหลายประการ ได้แก่:
- การหลั่งสารเอนดอร์ฟิน (endorphins) ซึ่งเป็นสารระงับปวดธรรมชาติในร่างกาย
- การเปลี่ยนแปลงการทำงานของระบบประสาทอัตโนมัติ
- การเปลี่ยนแปลงการทำงานในสมองส่วนต่างๆ โดยเฉพาะบริเวณที่เกี่ยวข้องกับการรับรู้ความเจ็บปวดและอารมณ์
- การลดระดับความเครียดและความวิตกกังวล ซึ่งส่งผลต่อระบบภูมิคุ้มกันและการอักเสบ
การศึกษาด้วยเทคนิคการถ่ายภาพสมอง (neuroimaging) พบว่าการรักษาหลอกสามารถกระตุ้นการทำงานของสมองในลักษณะที่คล้ายคลึงกับการรักษาจริง
9. การผ่าตัดหลอกมีผลต่อนโยบายสาธารณสุขอย่างไร?
ผลการศึกษาที่ใช้การผ่าตัดหลอกมีอิทธิพลสำคัญต่อนโยบายสาธารณสุข เช่น:
- การปรับปรุงแนวทางการรักษาให้อิงหลักฐานเชิงประจักษ์มากขึ้น
- การยกเลิกหรือลดการใช้วิธีการผ่าตัดที่ไม่มีประสิทธิภาพเหนือกว่าการผ่าตัดหลอก
- การประหยัดงบประมาณด้านสาธารณสุขจากการลดการผ่าตัดที่ไม่จำเป็น
- การเปลี่ยนแปลงนโยบายการเบิกจ่ายค่ารักษาพยาบาลของบริษัทประกันสุขภาพและระบบสาธารณสุข
ตัวอย่างเช่น หลังจากการศึกษาของ Moseley ในปี 2002 หลายประเทศได้ปรับเปลี่ยนแนวทางการรักษาโรคข้อเข่าเสื่อม โดยไม่แนะนำให้ใช้การผ่าตัดข้อเข่าส่องกล้องเป็นการรักษาหลัก ซึ่งส่งผลให้ประหยัดค่าใช้จ่ายด้านสาธารณสุขได้อย่างมาก
สรุปการทดลองผ่าตัดหลอกในวงการแพทย์
การรักษาหลอก โดยเฉพาะการผ่าตัดหลอก เป็นเครื่องมือสำคัญในการวิจัยทางการแพทย์ที่ช่วยให้นักวิทยาศาสตร์และแพทย์สามารถแยกผลของการรักษาจริงออกจากผลของปัจจัยอื่นๆ เช่น ความคาดหวัง ความเชื่อ และการดูแลเอาใจใส่ การศึกษาที่ใช้การผ่าตัดหลอกได้นำไปสู่การเปลี่ยนแปลงสำคัญในแนวทางการรักษาทางการแพทย์ โดยช่วยยืนยันประสิทธิภาพของวิธีการรักษาบางอย่าง และท้าทายวิธีการรักษาแบบดั้งเดิมที่อาจไม่มีประสิทธิภาพตามที่เชื่อกัน
แม้ว่าการผ่าตัดหลอกจะมีประเด็นท้าทายทางจริยธรรม แต่เมื่อดำเนินการอย่างเหมาะสมภายใต้การพิจารณาอย่างรอบคอบและได้รับความยินยอมจากผู้เข้าร่วมการวิจัยอย่างเหมาะสม การศึกษาเหล่านี้สามารถให้ข้อมูลที่มีคุณค่าซึ่งช่วยปรับปรุงคุณภาพการดูแลผู้ป่วย ลดความเสี่ยงที่ไม่จำเป็น และเพิ่มประสิทธิภาพของระบบสาธารณสุขโดยรวม
ความเข้าใจเกี่ยวกับการรักษาหลอกและผลของยาหลอกยังช่วยเน้นย้ำถึงความสำคัญของปัจจัยทางจิตใจและสังคมในกระบวนการรักษา และความซับซ้อนของความสัมพันธ์ระหว่างร่างกายและจิตใจในการตอบสนองต่อการรักษาทางการแพทย์
บทความที่น่าสนใจ by News Daily TH
✪ ยาปฏิชีวนะ มรดกจากสงครามโลกที่มีค่ากับมวลมนุษยชาติ
✪ ความหวังใหม่ ผู้ป่วยโรคหัวใจ ชายออสเตรเลียคนแรกของโลกที่ใช้หัวใจเทียมทั้งหมด
✪ เลือดเทียม นวัตกรรมการถ่ายเลือดสังเคราะห์ในมนุษย์
หากอ่านแล้วบทความมีประโยชน์ กดโหวต ⭐️⭐️⭐️⭐️⭐️ ให้ด้วยนะคะ
 มัดรวมเลขเด็ดสำนักพิมพ์ ไทยรัฐ เดลินิวส์บางกอกทูเดย์ งวดวันที่ 1 เมษายน 2568
มัดรวมเลขเด็ดสำนักพิมพ์ ไทยรัฐ เดลินิวส์บางกอกทูเดย์ งวดวันที่ 1 เมษายน 2568 เลขเด็ด แบงค์ จัดให้ ตรง ๆ 2 งวดติด มาแล้ว งวด 1 เมษายน 3568
เลขเด็ด แบงค์ จัดให้ ตรง ๆ 2 งวดติด มาแล้ว งวด 1 เมษายน 3568 5 อันดับ ตึกที่สูงที่สุดของประเทศไทยในปัจจุบัน!
5 อันดับ ตึกที่สูงที่สุดของประเทศไทยในปัจจุบัน! สิบเลขขายดี แม่จำเนียร งวด 1/4/68
สิบเลขขายดี แม่จำเนียร งวด 1/4/68 "ชื่อสูตร เลขมาครบล่าง" ไทย 1 เมษายน 2568 @คุณยายวารีคนบ้าหวย
"ชื่อสูตร เลขมาครบล่าง" ไทย 1 เมษายน 2568 @คุณยายวารีคนบ้าหวย สีมงคลและเลขนำโชคประจำวันที่ 1 เมษายน 2568 เสริมดวงงาน เงิน ความรัก และเคล็ดลับหวยไทย
สีมงคลและเลขนำโชคประจำวันที่ 1 เมษายน 2568 เสริมดวงงาน เงิน ความรัก และเคล็ดลับหวยไทย "หมอปลาย" เตือนแรง! สงกรานต์เกิดน้ำท่วม..และกลางปีมีแผ่นดินไหวซ้ำ
"หมอปลาย" เตือนแรง! สงกรานต์เกิดน้ำท่วม..และกลางปีมีแผ่นดินไหวซ้ำ การฟื้นคืนของอาหารกัมพูชาที่เคยสูญหายช่วงระบอบเขมรแดง**
การฟื้นคืนของอาหารกัมพูชาที่เคยสูญหายช่วงระบอบเขมรแดง** 10 ข้อควรรู้เกี่ยวกับการเอาตัวรอดจากแผ่นดินไหวที่คุณอาจเข้าใจผิด
10 ข้อควรรู้เกี่ยวกับการเอาตัวรอดจากแผ่นดินไหวที่คุณอาจเข้าใจผิด การค้นพบรูปปั้นทองครึ่งตัวของจักรพรรดิมาร์คัส ออเรลิอุส ปี 1939 – สมบัติล้ำค่าจากยุคโรมัน
การค้นพบรูปปั้นทองครึ่งตัวของจักรพรรดิมาร์คัส ออเรลิอุส ปี 1939 – สมบัติล้ำค่าจากยุคโรมัน ตึกถล่มกลางกรุงฯ บริษัทจีนไล่ลบข้อมูล ชาวไต้หวันคอมเมนต์เดือด
ตึกถล่มกลางกรุงฯ บริษัทจีนไล่ลบข้อมูล ชาวไต้หวันคอมเมนต์เดือด โคตรเทพ! เด็ก ม.6 เพนต์กำแพงโรงเรียน โซเชียลอึ้ง นี่ฝีมือเด็กจริงดิ
โคตรเทพ! เด็ก ม.6 เพนต์กำแพงโรงเรียน โซเชียลอึ้ง นี่ฝีมือเด็กจริงดิ 10 สิ่งต้องห้าม! ที่ไม่ควรทำเด็ดขาดเมื่อเกิดแผ่นดินไหว
10 สิ่งต้องห้าม! ที่ไม่ควรทำเด็ดขาดเมื่อเกิดแผ่นดินไหว